Диабетно стъпало: какво представлява, симптоми и лечение

Съдържание
- Основни симптоми
- Как да потвърдите диагнозата
- Кой е изложен на по-висок риск от диабетно стъпало
- Как се класифицира диабетното стъпало
- 1. Класификация на Вагнер
- 2. Класификация в Тексас
- Как се извършва лечението
- 5 предпазни мерки за избягване на сериозни усложнения
- 1. Поддържайте кръвната си глюкоза под контрол
- 2. Гледайте краката си ежедневно
- 3. Поддържайте краката си чисти и хидратирани
- 4. Подстригвайте ноктите си два пъти месечно и не премахвайте мазолите
- 5. Носете затворени, меки обувки
- Възможни усложнения на диабетното стъпало
Диабетното стъпало е едно от основните усложнения на диабета, което се случва, когато човекът вече има диабетна невропатия и следователно не усеща появата на рани, язви и други наранявания на крака. Поради диабет, тези рани се лекуват по-дълго от нормалното и следователно могат да причинят повтарящи се инфекции, увеличавайки риска от ампутация на стъпалото.
Този тип усложнения са по-чести, когато нивата на кръвната захар са много неконтролирани и следователно един от най-добрите начини за предотвратяване на появата му е чрез подходящо лечение на диабет. Вижте 6-те основни усложнения на диабета.
Освен това, за да се избегне появата на диабетно стъпало, се препоръчва да провери редовни крака, което може да се прави ежедневно у дома, но трябва да се прави и от лекар в кабинета. В случаите, когато диабетното стъпало вече е налице, е много важно да се правят превръзки в здравния център или болница, както и да се носят удобни обувки и да се поддържа правилна хигиена на краката.
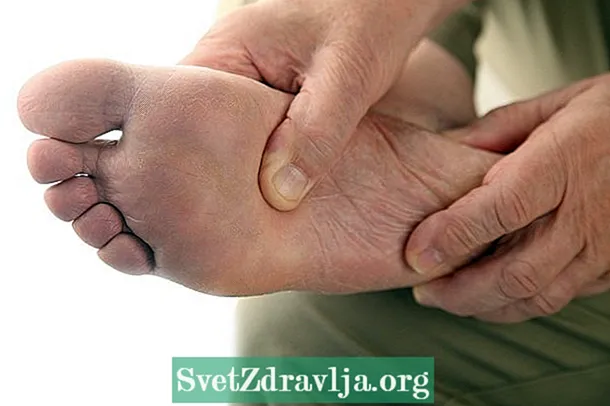
Основни симптоми
Основният симптом на диабетното стъпало е появата на рани, които не болят и отнема време, за да зараснат. Други признаци и симптоми обаче могат да включват:
- Постоянна болка или изтръпване;
- Загуба на усещане в ходилото;
- Подуване на стъпалото;
- Неприятна миризма на крака;
- По-дебела кожа на стъпалото;
- Излизане на гной през раните;
- Промени в температурата на кожата на стъпалото.
При наличие на някой от тези симптоми е много важно да се консултирате с лекар, за да направите подробна оценка на кожата и да идентифицирате риска от диабетно стъпало, като започнете подходящото лечение.
Как да потвърдите диагнозата
Диагнозата на диабетно стъпало се поставя от общопрактикуващия лекар или ендокринолог или съдов хирург и се основава на признаците и симптомите, представени на долния крайник. Лекарят обаче може също да използва клинични инструменти и / или да нареди други тестове за потвърждаване на диагнозата, като камертона Rydel-Seiffer, който се използва за създаване на вибрация, която човек трябва да може да усети в стъпалото. Друг много често срещан изпит е Еко-доплер, при който се прилага ултразвук за оценка на кръвния поток в големите артерии и вени на ръцете и краката.
Кой е изложен на по-висок риск от диабетно стъпало
Появата на диабетно стъпало е по-често при хора с:
- Диагноза диабет за повече от 10 години;
- Диабетна невропатия;
- Анамнеза за язви или ампутация на долните крайници;
- Промени в ноктите на краката.
Този тип усложнения също са по-чести при мъже и хора, които не получават правилното лечение на диабет или които не посещават редовно лекар за оценка.
Как се класифицира диабетното стъпало
Има две скали за идентифициране на степента на развитие на диабетното стъпало:
1. Класификация на Вагнер
Използването на тази скала намалява, след като е заменена от Тексаската скала. В тази класификация има 6 градуса, в зависимост от вида на наличните промени:
- Степен 0: крак с висок риск, но без рани или язви;
- I степен: наличие на повърхностна язва;
- Степен II: наличие на дълбока язва, със засягане на сухожилията;
- III степен: язва с костно засягане;
- IV степен: локализирана гангрена;
- V степен: гангрена на стъпалото.
2. Класификация в Тексас
Тази скала е разработена от Тексаския университет и класифицира нараняванията на диабетното стъпало според дълбочината и наличието на инфекция или исхемия в стъпалото:
| Степен 0 | Степен 1 | Степен 2 | Степен 3 | |
| Преди или след улцеративна епителизирана лезия. | Повърхностна рана, която не включва сухожилие, капсула или кост. | Нараняване, което прониква в сухожилието или капсулата. | Нараняване, което прониква в костта или ставата. | |
| Етап А | Няма инфекция или исхемия. | Няма инфекция или исхемия. | Няма инфекция или исхемия. | Няма инфекция или исхемия. |
| Етап Б | С инфекция. | С инфекция. | С инфекция. | С инфекция. |
| Етап В | С исхемия. | С исхемия. | С исхемия. | С исхемия. |
| Етап D | С инфекция и исхемия. | С инфекция и исхемия. | С инфекция и исхемия. | С инфекция и исхемия. |
Важно е всички диабетни наранявания на стъпалата да бъдат оценени и класифицирани от лекаря, тъй като това ще помогне за адаптиране на лечението и необходимите грижи.
Как се извършва лечението
Лечението на диабетното стъпало се извършва според представените признаци и симптоми, в допълнение към класификацията на лезиите на диабетното стъпало и винаги трябва да се ръководи от лекар, дори в случай на малки порязвания или рани, тъй като те могат да се влошат бързо.
Лечението може да включва:
- Използване на антибиотици;
- Използване на антимикробни мехлеми в засегнатата област;
- Нови промени в диетата или в употребата на лекарства за контрол на диабета;
- Ежедневна превръзка на рани.
В най-тежките случаи може да се наложи операция за отстраняване на засегнатата област на кожата и насърчаване на заздравяването. Когато обаче раната не бъде открита на ранен етап или когато пациентът не лекува правилно, засегнатата област може да бъде много голяма и може да се наложи ампутиране на стъпалото или част от стъпалото.
В някои случаи, когато язвата е много дълбока и се нуждае от постоянни грижи, може да се препоръча хоспитализация.

5 предпазни мерки за избягване на сериозни усложнения
Някои основни предпазни мерки, които трябва да се спазват по време на лечението, но които също помагат да се предотврати появата на диабетно стъпало, са:
1. Поддържайте кръвната си глюкоза под контрол
Това е най-важната стъпка за лечение или избягване на диабетно стъпало, тъй като когато нивата на захар останат високи за дълго време, кръвта има по-големи трудности да достигне крайниците на тялото, а краката са най-засегнатият регион от лошото кръвообращение.
По този начин, когато има малко кръв, достигаща краката, клетките стават слаби и стъпалото започва да губи чувствителност, причинявайки порязвания или рани да зарастват много бавно и да бъдат забелязани само когато те вече са в много напреднал стадий.
2. Гледайте краката си ежедневно
Поради риска от загуба на усещане, диабетиците трябва да имат навика да преценяват краката си ежедневно, или по време на баня, или при събуждане, например. Ако физическото състояние не позволява или видимостта не е добра, можете да използвате огледало или да поискате помощ от друго лице по време на огледа на краката.
Необходимо е да се търсят пукнатини, хрема, порязвания, рани, мазоли или промени в цвета и трябва да посетите Вашия лекар, ако забележите наличието на някоя от тези промени.
3. Поддържайте краката си чисти и хидратирани
Трябва да миете краката си всеки ден с топла вода и мек сапун, като внимавате да го почистите добре между пръстите на краката и петата. След това изсушете краката си с мека кърпа, без да търкате кожата, а само подсушавайте с лек натиск от кърпата.
След измиване все още е важно да нанесете овлажнител без мирис върху цялото си стъпало, като внимавате да не оставите натрупан крем между пръстите и ноктите. Трябва да се остави да изсъхне естествено, преди да обуете затворени чорапи или обувки.
4. Подстригвайте ноктите си два пъти месечно и не премахвайте мазолите
Важно е да избягвате да правите ноктите си твърде често, като в идеалния случай го правите само два пъти месечно, за да не насърчавате появата на ъгли на ноктите или врастнали нокти. Освен това трябва да се избягва кутикулата, тъй като е важно да се предпази кожата от рани и драскотини.
Също така е важно ноктите да се режат по права линия, а мазолите трябва да се отстраняват само от специалист, специалист по стъпалата и който е наясно с наличието на диабет. Ако мазолите се появяват много често, трябва да говорите с лекаря, за да проучите причините и да започнете лечението.
5. Носете затворени, меки обувки
Идеалната обувка за диабетик трябва да бъде затворена, за да се избегнат рани и пукнатини, освен че е мека, удобна и с твърди подметки, за да осигури безопасност по време на разходката.
Жените трябва да предпочитат ниски, квадратни токчета, които осигуряват по-добър баланс на тялото. Трябва да избягвате пластмасови обувки, тънки или тесни, а добрият съвет е винаги да имате втори чифт обувки, които да сменяте в средата на деня, така че кракът да не страда дълго време от натиска и дискомфорта на една и съща обувка време.
Възможни усложнения на диабетното стъпало
Най-честите усложнения на диабетното стъпало са инфекция на долните крайници, болка или изтръпване в областта и исхемия. Основното и най-сериозно усложнение на диабетното стъпало е ампутацията на долния крайник, тоест хирургичното изрязване, независимо дали на стъпалото или крака.
Освен това, тъй като диабетната невропатия е напреднал стадий на диабет, човек може да има проблеми със зрението, като слепота и дори проблеми с бъбреците, които водят до диализа или хемодиализа след операция. Най-честата инфекция на диабетното стъпало е остеомиелитът, който може да доведе до ампутация на кожата поради лош контрол на заболяването. Научете повече за симптомите и лечението на остеомиелит. По-добре разберете какво е диабетна невропатия и как да я избегнете.